আলেহান্দ্রা মার্টিনেজ
২০২২ সালে মহামারি কিছুটা শিথিল হতে শুরু করার পর আমি অবশেষে আমার মানসিক স্বাস্থ্যের যত্ন নেওয়ার সিদ্ধান্ত নিলাম। আমি নিউ ইয়র্কে আমার বাসার খুব কাছে কোনো মানসিক স্বাস্থ্যসেবা প্রদায়ক খুঁজতে কয়েক মাস সময় ব্যয় করলাম। বছরের শুরুতে যখন একটি গ্রহণযোগ্য বিকল্প সামনে এলো, তখন তারা আমাকে ইনটেক সেশনের জন্য ৪৬০ ডলার এবং পরবর্তী প্রতিটি সেশনের জন্য ১৬০ ডলার চার্জ করল, কারণ তারা আমার বীমা নেটওয়ার্কের আওতায় ছিল না। হতাশ হয়ে আমি অনুসন্ধান ছেড়ে দিলাম।
এই কাহিনি জেনারেশন জেড (জেন Z)-এর কাছে পরিচিত, কারণ আর্থিক, রাজনৈতিক এবং পরিবেশগত সংকটের কারণে জীবন যেন বারবার “ সংকটময় সময়ের” মধ্য দিয়ে যাচ্ছে।
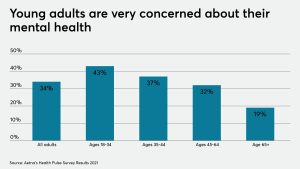
এই সব বিষয় মানসিক চাপের পরিমাণ ব্যাপকভাবে বাড়িয়ে দিয়েছে, এবং দেখা গেছে জেন Z তার বড়দের তুলনায় উদ্বেগের মতো নেতিবাচক অনুভূতি প্রকাশের ক্ষেত্রে অনেক এগিয়ে আছে। অতিরিক্ত এই চাপ, পাশাপাশি মানসিক রোগ সম্পর্কে সামাজিক সচেতনতার বৃদ্ধি, সম্ভবত জেন Z-এর ক্ষয়িষ্ণু মানসিক স্বাস্থ্যের পেছনে দায়ী।

তবে বিশেষজ্ঞরা বলছেন, স্বাস্থ্যসেবা ব্যবস্থা তাদের সহায়তার আহ্বানে সাড়া দিচ্ছে না। একের পর এক প্রতিবন্ধকতা মানুষকে মানসম্পন্ন মানসিক স্বাস্থ্যসেবা পাওয়া থেকে বিরত রাখছে। সেবার খরচের বৃদ্ধি এবং মানসিক স্বাস্থ্য পেশাজীবীদের ঘাটতি যুক্তরাষ্ট্রে মানসিক স্বাস্থ্য মোকাবেলায় যে বৃহত্তর সমস্যার কথা বলে দিচ্ছে।
কেন জেনারেশন জেড এত দুঃখিত
জেনারেশন জেড বলতে ১৯৯৫ থেকে ২০১২ সালের মধ্যে জন্মগ্রহণকারীদের বোঝায়, যার ফলে ২০২৫ সালে তাদের বয়স দাঁড়ায় প্রায় ১২ থেকে ৩০ বছরের মধ্যে। শৈশব, বিদ্যালয়জীবন এবং কারো কারো ক্ষেত্রে কর্মজীবনের শুরু—সব মিলিয়ে আমরা ‘ডিজিটাল যুগের’ উত্থান, একাধিক অর্থনৈতিক সংকট, জলবায়ু বিপর্যয়, আন্তর্জাতিক সংঘাত, বর্ণগত অবিচারের বিরুদ্ধে লড়াই, এবং একটি বিশ্বব্যাপী মহামারির সম্মুখীন হয়েছি।
ম্যাককিনসে হেলথ ইনস্টিটিউটের (MHI) ২০২২ সালের একটি সমীক্ষায়, যেখানে ২৬টি দেশে ৪২,০০০ এরও বেশি মানুষ অংশ নিয়েছিলেন, দেখা গেছে ‘জেন Z তাদের সামগ্রিক স্বাস্থ্য ও কল্যাণ নিয়ে সংগ্রাম করছে’, জানিয়েছেন ইনস্টিটিউটের ব্রেন হেলথ ডিরেক্টর কানা এনোমোতো। জরিপে অংশ নেওয়ারারা অন্যান্য প্রজন্মের তুলনায় মানসিক স্বাস্থ্যের অবনতি নিয়ে বেশি কথা বলেছেন এবং সামাজিক ও আধ্যাত্মিক স্বাস্থ্যের ক্ষেত্রেও তারা সমস্যার মুখে পড়েছেন। প্রজন্ম হিসেবে জেন Z-ই সবচেয়ে বেশি সংখ্যক মানসিক স্বাস্থ্য বিশেষজ্ঞ দেখানোর এবং মানসিক স্বাস্থ্য সংক্রান্ত কোনো অসুখ নির্ণয় করানোর ঘটনাও থাকতে দেখা গেছে, বলেন এনোমোতো।

গ্যালাপ পরিচালিত এক গবেষণায় পাওয়া গেছে, ‘জেন Z-এর প্রায় অর্ধেক মানুষ প্রায়ই (৩০%) বা সর্বদা (১৭%) উদ্বিগ্ন বোধ করেন, এবং প্রায় ১ থেকে ৪ জন (১৫% প্রায়ই এবং ৭% সর্বদা) হতাশার অনুভূতি করেন।’ গত বছর প্রকাশিত একটি ব্যাপক গবেষণায় দেখা গেছে, জেন Z বেবি বুমারদের তুলনায় চারগুণ বেশি প্রধান হতাশা এবং উদ্বেগের কথা রিপোর্ট করেছে—এ ধারা অন্যান্য মার্কিন জরিপেও লক্ষ্য করা হয়েছে।
জেনারেশন জেড সাহায্য চায়
যারা হতাশা এবং উদ্বেগের মতো মানসিক সমস্যায় আক্রান্ত তারা প্রায়ই সাইকোথেরাপি নিতে চান। তবুও মানসম্পন্ন মানসিক স্বাস্থ্যসেবা পাওয়ার পথে নানা প্রতিবন্ধকতা রয়েছে, যেমন সেবার খরচ এবং বিশেষজ্ঞ অভাব। এনোমোতো উল্লেখ করেন, MHI-এর সমীক্ষায় অনেকেই বলেছেন তাদের কমিউনিটিতে মানসিক স্বাস্থ্যসেবা পাওয়া ‘খুবই বড় চ্যালেঞ্জ বা অসাধারণভাবে চ্যালেঞ্জিং’।
মানসিক স্বাস্থ্যসেবা পেতে ইচ্ছুকদের জন্য খরচ এখনও বড় বাধা হয়ে আছে। র্যান্ড কর্পোরেশনের তথ্যমতে, ‘নির্মাতাপ্রদান বীমা গ্রহণকারী একটি বৃহৎ গোষ্ঠীর ক্ষেত্রে ২০২০ সালের মার্চ থেকে ২০২২ সালের আগস্ট পর্যন্ত মানসিক স্বাস্থ্যসেবার ব্যয় ৫৩% বেড়েছে।’ ভেরিওয়েল মাইন্ড কর্তৃক পরিচালিত এক জরিপে দেখা গেছে, ৬২% মানুষ আংশিকভাবে নিজেদের পকেট থেকেই সেবা খরচ করেছেন, এবং এক তৃতীয়াংশ অতিরিক্ত খরচের কারণে সেশন বাতিল করেছেন। অন্যরা তাদের সেশন বন্ধ করে দিয়েছেন। ২০২২ সালের ন্যাশনাল সার্ভে অন ড্রাগ ইউজ অ্যান্ড হেলথ অনুযায়ী, প্রায় ৬০% প্রাপ্তবয়স্ক যারা তাদের অপরিপ্রাপ্ত মানসিক স্বাস্থ্য চাহিদা আছে বলে রিপোর্ট করেছেন, তারা মনে করেছেন চিকিৎসা খুবই ব্যয়বহুল হবে।
হেলথ রিসোর্সেস অ্যান্ড সার্ভিসেস অ্যাডমিনিস্ট্রেশন (HRSA)-এর মতে, অনেক স্বাস্থ্যসেবা প্রদানকারী ও বীমা কোম্পানি ‘নিম্ন ফেরত হার এবং প্রশাসনিক বোঝা… মানসিক স্বাস্থ্য প্রদানকারীরা বীমা প্ল্যানে যোগ না দেওয়ার প্রধান কারণ’ হিসেবে উল্লেখ করে, যা একটি পরিস্থিতি তৈরি করে যেখানে বেশিরভাগ রোগীকে সেবার সময় পুরো খরচ নিজেদের পকেটে থেকে দিতে হয়।
সাশ্রয়ী মানসিক স্বাস্থ্যসেবা খুঁজে পাওয়ার আরেকটি অসুবিধা হলো মানসিক স্বাস্থ্য পেশাজীবীদের বাড়তে থাকা ঘাটতি। HRSA ২০২৩ সালে লক্ষ্য করেছে, আমেরিকানদের অর্ধেক এমন এলাকায় বসবাস করে যেখানে মানসিক স্বাস্থ্য পেশাজীবী কম, যা আংশিকভাবে পেশাজীবীদের ভুলবণ্টনজনিত এবং এর ফলে বেশি চাহিদা থাকা এলাকাগুলো সেবাহীন থেকে যায়। HRSA ভবিষ্যতে এই ঘাটতি আরও বাড়বে বলে পূর্বাভাস দিয়েছে, ২০৩৬ সাল নাগাদ মানসিক স্বাস্থ্য পেশাজীবী সরবরাহে ১৩% হ্রাস ঘটবে বলে ধারণা করা হচ্ছে। গ্রামীণ অঞ্চলের মানুষের এই সমস্যার সম্ভাবনা শহুরে অঞ্চলের তুলনায় বেশি।
HRSA আরও দেখেছে, মানসিক স্বাস্থ্য পেশাজীবী ক্ষেত্রে বৈচিত্র্যের অভাব সেবাপ্রাপ্তি ব্যাহত করতে পারে। এই ক্ষেত্রে কর্মরতরা মূলত অ-হিস্পানিক সাদা নারী, অথচ যদি কোনো থেরাপিস্টের পরিচিতি—বর্ণ, জাতিগত বা লিঙ্গ—র সাথে মিল থাকে, তবে সে ‘সেবাপ্রাপ্তি বাড়াতে এবং সেবার মান উন্নত করতে পারে, বিশেষ করে অপরিসেবা প্রাপ্ত জনসমাজের মধ্যে।’

আমরা কী করব?
অক্টোবর ২০২০ সালে প্রাক্তন রাষ্ট্রপতি ডোনাল্ড ট্রাম্প ‘দীর্ঘমেয়াদী বন্ধের নেতিবাচক প্রভাব মানসিক ও আচরণগত স্বাস্থ্যের ওপর মোকাবেলা এবং আত্মহত্যা প্রতিরোধ প্রচেষ্টা বাড়ানোর’ জন্য একটি নির্বাহী আদেশে স্বাক্ষর করেন এবং মানসিক স্বাস্থ্য চাহিদা মূল্যায়নের জন্য ক্যাবিনেট-স্তরের একটি ওয়ার্কিং গ্রুপ গঠন করেন।
বর্তমানে, জো বাইডেন প্রশাসনে, মানসিক স্বাস্থ্যসেবা প্রাপ্তি বাইডেন-হ্যারিস ইউনিটি এজেন্ডার একটি মূল স্তম্ভ, যা সাবস্ট্যান্স অ্যাবিউজ অ্যান্ড মেন্টাল হেলথ সার্ভিসেস অ্যাডমিনিস্ট্রেশন (SAMHSA)-এর মাধ্যমে মে ৮, ২০২৪ তারিখ পর্যন্ত মোট ৪৬.৮ মিলিয়ন ডলারের তহবিল সৃষ্টি করে। এই তহবিল ‘যুবকদের মানসিক স্বাস্থ্য উন্নয়ন, আচরণগত স্বাস্থ্য কর্মীবৃন্দ বৃদ্ধি, সারাদেশে সাংস্কৃতিক দৃষ্টিকোণ থেকে উপযুক্ত আচরণগত সেবাপ্রাপ্তি উন্নত করে, এবং সহকর্মী পুনরুদ্ধার ও পুনরুদ্ধার সহায়তা শক্তিশালীকরণ’ এ ব্যবহার করা হবে।
যদিও অর্থায়ন গুরুত্বপূর্ণ, তবে কী কী উন্নতি প্রয়োজন তা বোঝা জরুরি। ক্যালিফোর্নিয়া চিলড্রেন্স ট্রাস্টের প্রধান আলেক্স ব্রিসকোই ব্যাপক প্রণালীগত পরিবর্তনের প্রয়োজনীয়তা বিশেষভাবে জোর দেন, যাতে মানসিক স্বাস্থ্য সংকটের মোকাবেলা করা যায়। তিনি ব্যাখ্যা করেন, মানসিক স্বাস্থ্য নির্ণয় এবং চিকিৎসার জন্য ব্যবহৃত চিকিৎসা মডেল অপর্যাপ্ত, কারণ বর্তমান ব্যবস্থা প্রবেশ এবং সেবা গ্রহণে একরকম সমন্বিত পদ্ধতি তৈরি করে, যা অসমতা বাড়ায়।
“আমরা শুধু পাবলিক হেলথ পন্থা গ্রহণের মাধ্যমে এই বিষয়টি মোকাবেলা করি না,” ব্রিসকোই বলেন, “যে কেউ মানসিক সমস্যা সনাক্ত করতে পারে, তাদের পর্যাপ্ত সেবা নিশ্চিত করার চ্যালেঞ্জও গ্রহণ করি; তদুপরি, স্বাস্থ্য ব্যবস্থা যাতে মানুষকে সেবার মাধ্যমে নয়, বরং তার পরেও পুনরুদ্ধারের পথে সহযোগিতা করে, তাও আমরা উৎসাহিত করি।”
ব্রিসকোই বহুমুখী পদ্ধতির পক্ষে কথা বলেন। এর একটি দিক হলো সেবা পাওয়ার পূর্বশর্ত হিসেবে নির্ণয় প্রক্রিয়া সরিয়ে ফেলা, যাতে যারা মানসিক স্বাস্থ্য পেশাজীবীর সহায়তা চান, তাদের ক্লিনিকাল প্রক্রিয়া অতিক্রম বা নির্ণয় না করেই চিকিৎসা প্রাপ্তি নিশ্চিত করা যায়।
যদিও এটি গুরুভার মানসিক সমস্যায় ভোগার জন্য এখনও গুরুত্বপূর্ণ, তবুও রোগ নির্ণয় শর্ত হিসেবে তুলে নেওয়ার মাধ্যমে আমরা প্রবেশের মানদণ্ড নতুন করে গড়ে তুলতে এবং বর্তমান ব্যবস্থায় মানুষকে সেবা গ্রহণ থেকে বিরত রাখার মূল বিষয়গুলো সমাধান করা শুরু করতে পারি।
মানসিক স্বাস্থ্য বিশেষজ্ঞ ঘাটতি মোকাবেলায় ব্রিসকোই, তার ক্যালিফোর্নিয়ার অভিজ্ঞতা থেকে (যেখানে কমিউনিটি হেলথ ওয়ার্কার, ডুলা, সার্টিফাইড পিয়ার এবং ভালনেস কোচ তৈরি করা হয়েছে), প্রদানকারীর শ্রেণি সম্প্রসারণ করে সেবা বিতরণ গণতান্ত্রিক করার সুপারিশ করেন। তিনি বলেন, মানসিক স্বাস্থ্যসেবা প্রদানকারীদের তাদের নিজস্ব জীবন অভিজ্ঞতা তুলে ধরাই অধিক কার্যকর হতে পারে।
“যখন আমি তরুণদের সঙ্গে কথা বলি, তারা প্রথমে একটি সম্পর্কই চায়,” ব্রিসকোই বলেন। “তারা চায় তাদের স্বাভাবিক জীবনের ধারায় মানসিক সহায়তা পাওয়ার সুযোগ, তবে বেশিরভাগ তরুণই বলে, ‘আমি এমন কারো সাথে কথা বলতে চাই, যিনি আমার মতো দেখেন এবং আমার তরুণ হিসেবে অভিজ্ঞতা শেয়ার করেন।’”
সম্প্রদায়ভিত্তিক এ ধরনের সম্পর্ক গড়ে তুলে মানুষকে সহজলভ্য সহায়তা দেওয়ার দিকটি বর্তমান ক্লিনিকাল নির্ণয় ও সাইকোথেরাপি-ঔষধের চিকিৎসা পরিকল্পনার বাইরে চলে যায়; যা কারো কারো ক্ষেত্রে কার্যকর হতে পারে, তবে তরুণ প্রজন্মের জন্য সহায়তা প্রদানের একমাত্র পথ নয়।
এনোমোতো বলেন, “আমরা শুধু প্রশাসনিক ব্যবস্থার মাধ্যমে নয়, বরং সকলকে যথাযথ সেবা নিশ্চিত করতে পাবলিক হেলথ পদ্ধতি গ্রহণের পাশাপাশি, স্বাস্থ্য ব্যবস্থা যাতে জেন জেডদের মানসিক স্বাস্থ্য পুনরুদ্ধারের পথে দীর্ঘ সহায়তা দেয়, তাও আমরা উৎসাহিত করি।”
লেখক: আলেহান্দ্রা মার্টিনেজ কাউন্সিল অন ফরেন রিলেশন্সে গ্লোবাল হেলথের গবেষণা সহযোগী হিসেবে কর্মরত।

 Sarakhon Report
Sarakhon Report